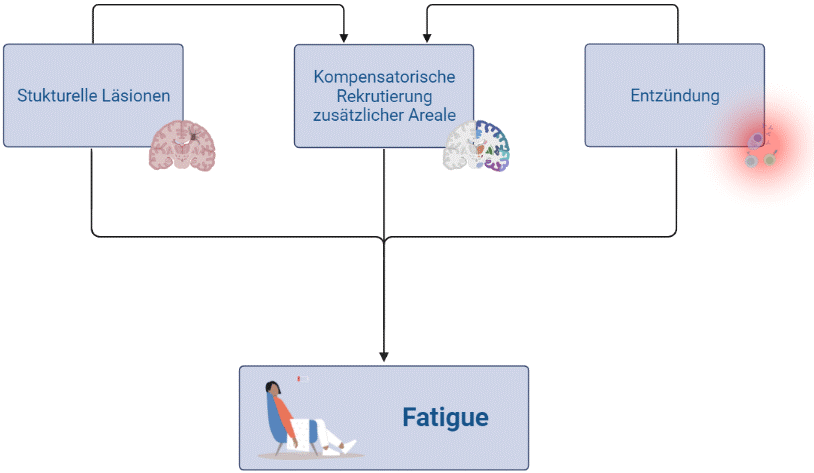
Die Grafik illustriert einige der potentiellen Mechanismen, auf die im Folgenden eingegangen wird. Es ist wahrscheinlich, dass Fatigue aus einer Kombination von mehreren Ursachen entsteht und dass die verschiedenen Entstehungsmechanismen über die Betroffenen hinweg unterschiedlich stark ins Gewicht fallen.
1. Fatigue aufgrund von strukturellen Läsionen des Gehirns
Bei MS kommt es zu Läsionen (Entzündungsherden), die sich an verschiedenen Orten des Zentralnervensystems (ZNS) befinden können. Eine plausible Ursache für Fatigue liegt darin, dass solche Läsionen Hirnregionen betreffen, die eine wesentliche Rolle für Wachheit spielen. Zu diesen Regionen gehört zum Beispiel der Hypothalamus und die von ihm ausgehenden Nervenbahnen, die für Wachheit und Aktivität eine wichtige Rolle spielen. Ebenso finden sich bei MS häufig Läsionen im Hirnstamm. Dort befinden sich Nervenzellgruppen (Kerne), die monoaminerge Botenstoffe produzieren (das sind Botenstoffe mit Monoaminen, z.B. Dopamin, Noradrenalin, Serotonin), welche eine wichtige Rolle für Antrieb, Motivation und Stimmungslage spielen – also zentralen Aspekten für das Erleben von Fatigue. Läsionen dieser monoaminergen Kerne oder der von ihnen ausgehenden Nervenbahnen sind mit Fatigue assoziiert. Schliesslich können auch Läsionen an anderen Orten im Zentralnervensystem generell die Effizienz der Kommunikation zwischen Hirnarealen verringern. Es wird vermutet, dass auch die daraus resultierende Störung und Verlangsamung der Informationsverarbeitung in der Hirnrinde zum Erleben der Fatigue beiträgt.
2. Fatigue durch Entzündung
Bei MS kommt es auch zu Entzündungsprozessen ausserhalb des ZNS. Diese können indirekt die Funktion des Gehirns beeinflussen: Bei Entzündungen kommt es zur Produktion von Zytokinen (Entzündungsmediatoren), welche wiederum die Synthese von monoaminergen Botenstoffen in Hirnstammkernen stören. Die verringerte Produktion dieser Botenstoffe, wie z.B. Dopamin, Noradrenalin oder Serotonin, kann zu Beeinträchtigungen von Motivation, Antrieb und Stimmung führen, welche für Fatigue zentral sind. Es braucht somit nicht zwingend eine entzündungsbedingte Läsion der Hirnstammkerne, wie im vorhergehenden Abschnitt beschrieben, sondern auch eine funktionelle Beeinträchtigung durch Entzündungsprozesse im Körper kann zu einer Verstärkung von Fatigue führen.
3. Fatigue als Konsequenz der kompensatorischen Aktivierung von Hirnnetzwerken
Das Gehirn ist in funktionellen Netzwerken organsiert. Wenn, wie bei MS, Läsionen die Funktionsweise dieser Netzwerke stören, versucht das Gehirn, diese Störung zu kompensieren, indem es andere bzw. zusätzliche Netzwerke rekrutiert. Diese zusätzlichen Netzwerke sind normalerweise nicht bei der Erfüllung einer bestimmten Aufgabe notwendig. Es kommt somit zu einer anders gestalteten bzw. Über-Aktivierung des Gehirns, welches vermutlich kurzfristig adaptiv ist, aber langfristig zu Fatigue führen könnte. Selbst bei einfachen motorischen Handlungen, wie z.B. Handbewegungen, lässt sich diese veränderte Aktivierung mithilfe von bildgebenden Verfahren, wie dem funktionellen MRI (fMRI) beobachten.
4. Fatigue als Folge veränderter Körperwahrnehmung und Metakognition
Eine weitere potentielle zugrundeliegende Ursache von Fatigue ist eine veränderte Körperwahrnehmung. Dies ist eine relativ neue Hypothese, die zurzeit viel Beachtung findet und die hier anhand einiger Details beschrieben werden soll.
Um diese Hypothese zu verstehen, ist es wichtig sich zu vergegenwärtigen, dass unser Gehirn und der Körper eine geschlossene Schleife bilden. Unser Gehirn, insbesondere der sogenannte viszerosensorische Kortex (Insula), registriert und verarbeitet eingehende Signale von Rezeptoren im Körper, welche eine Vielzahl an Körperzuständen widerspiegeln. Dazu gehören zum Beispiel Signale, welche durch den Herzschlag, die Dehnung innerer Organe (z.B. Magen, Darm oder Blase) oder Veränderungen in der Zusammensetzung des Blutes (z.B. Sauerstoffsättigung, Blutzuckerspiegel, Elektrolyte, Zytokine) entstehen. Die Wahrnehmung von Körperzuständen wird Interozeption genannt. Hirnregionen, welche die Interozeption bewerkstelligen, vergleichen die eingehenden Körpersignale mit einem Sollwert. Mit diesem Abgleich wird kontrolliert, ob ein physiologisches Gleichgewicht (Homöostase) im Körper vorherrscht, damit lebenswichtige Körperfunktionen gewährleistet bleiben. Wird eine Abweichung vom Sollwert registriert, entsteht ein Fehlersignal in der Insula. Dieses Fehlersignal ist der Ausgangspunkt für eine regulatorische Aktion des Gehirns, um das Gleichgewicht wiederherzustellen. Diese homöostatische Regulation des Gehirns kann über die Ausschüttung von Hormonen in Hypothalamus und Hypophyse oder durch absteigende Bahnen des Gehirns, welche motorische Handlungen auslösen oder auf das autonome Nervensystem Einfluss nehmen, erfolgen. Über letztere Bahnen kann das Gehirn auf die Funktion innerer Organe einwirken, welche eigene lokale Mechanismen zur Wahrung der Homöostase haben.
Interozeption und homöostatische Regulation sind ständig ablaufende Prozesse, die für das Funktionieren und Überleben des Organismus von zentraler Bedeutung sind. Es wird angenommen, dass das Gehirn ständig überwacht, wie erfolgreich es dabei ist, die homöostatische Balance zu wahren. Diese Form der «Selbstbeobachtung» wird auch Metakognition genannt. Das Gehirn kann sich dabei an den Fehlersignalen in der Insula orientieren: Wenn seine regulatorischen Handlungen erfolgreich sind, verschwinden die Fehlersignale wieder. Falls Fehlersignale aber anhaltend auftreten, so bedeutet dies, dass das Gehirn aktuell nicht in der Lage ist, die angestrebte körperliche Homöostase wiederherzustellen. Die metakognitive Hypothese der Fatigue besagt, dass Fatigue ein Gefühlszustand ist, welcher diese erlebte «Hilflosigkeit» widerspiegelt und signalisiert, dass Aktivität verringert werden sollte. Dies ist sinnvoll, weil damit unnütze regulatorische Handlungen eingestellt und u.a. Energie gespart wird, um dem Körper die homöostatische Regulation zu überlassen.
Wir alle kennen ein solches inneres Erleben von Fatigue, wenn wir zum Beispiel mit einer Infektion, wie der Grippe, ringen. Dies ist ein Zustand, bei dem angenommen wird, dass infektionsbedingt kontinuierliche Fehlersignale in der Insula registriert werden. Bis der Infekt durch das Immunsystem überwunden ist, halten diese Fehlersignale an, und wir erleben Fatigue, gekennzeichnet durch ein intensives Bedürfnis nach Ruhe und Rückzug.
Im Fall der Grippe gehen die vom Gehirn registrierten Fehlersignale wieder zurück, sobald die Infektion überwunden ist. Bei MS aber gibt es eine Reihe von Gründen, warum ein nicht auflösbares Fehlersignal im Gehirn entstehen kann. Zum Beispiel könnten die bei MS auftretenden Entzündungsprozesse zu langanhaltenden Erhöhungen von Zytokinen führen, wodurch die eingehenden Körpersignale dauerhaft vom Sollwert abweichen. Alternativ könnten auch entzündliche Läsionen Hirnregionen wie die Insula selbst betreffen und somit die Verarbeitung der eingehenden Körpersignale stören. In diesem Fall könnten auch normale Körperzustände zu Fehlersignalen führen. In der Tat gehört die Insula zu denjenigen Hirnregionen, in denen entzündliche Läsionen bei MS am häufigsten und stärksten ausgeprägt sind. Alternativ könnten Fehlersignale auch dann dauerhaft erhöht sein, wenn entzündliche Läsionen Hirnregionen wie den anterioren cingulären Cortex (ACC), Hypothalamus oder Hirnstammkerne betreffen, welche regulatorische Prozesse auslösen. Auch diese Regionen sind bei MS häufig von entzündlichen Läsionen betroffen. In diesem Falle könnte eine Störung der Homöostase durch das Gehirn selbst verursacht werden, mit anschliessender Auslösung von Fehlersignalen.
Diagnostik
Es ist schwierig, Fatigue gezielt zu behandeln. Dies rührt nicht zuletzt daher, dass bislang spezifische Tests fehlen – es gibt keinen Laborwert, keinen MRI-Befund oder sonst einen Marker, der anzeigt, ob und wie schwer jemand Fatigue hat. Deshalb werden derzeit in einem ersten Schritt zunächst sekundäre Ursachen der Fatigue ausgeschlossen. Dazu gehört zum Beispiel der Ausschluss einer Anämie (Blutarmut), einer Schilddrüsenunterfunktion oder von Schlafstörungen. Schwieriger ist die Abgrenzung der Fatigue von einer Depression: Fatigue ist einerseits selbst Teil der Diagnosekriterien der Depression; gleichzeitig haben Menschen mit einer primären Fatigue aber oft auch eine Depression als Folge. Mögliche klinische Hinweise sind unter anderem, dass Menschen mit einer Depression am Morgen häufig stärkere Symptome haben, die sich im Laufe des Tages bessern. Hingegen berichten Menschen mit Fatigue, dass ihre Leistungsfähigkeit am Morgen eher besser ist und tendenziell im Verlauf des Tages abnimmt. Auch gehören die selbstentwertenden Gedanken und Schuldgefühle, wie sie bei der Depression häufig sind, nicht zum Wesenskern der Fatigue. Nach dem Ausschluss anderer Ursachen für Fatigue, werden in der Regel spezielle Fatigue-Fragebögen für diagnostische Zwecke eingesetzt. Ein Problem der Fragebögen ist, dass sie keine objektive Einschätzung der Fatigue ermöglichen und durch den aktuellen Zustand und Kontext beeinflusst sein können. Zudem unterscheiden viele der genutzten Fragebögen nicht klar zwischen körperlichen und kognitiven Aspekten der Fatigue und differenzieren nicht zwischen Fatigue und Ermüdbarkeit. Der grösste Nachteil der Fragebögen ist allerdings, dass sie keine Rückschlüsse erlauben, welche Ursache der Fatigue zugrunde liegt.
Therapie
Es ist nicht verwunderlich, dass angesichts der limitierten diagnostischen Möglichkeiten Fatigue bislang nur unbefriedigend behandelt werden kann. Wie oben ausgeführt, sind die Entstehungswege der Fatigue bei der Multiplen Sklerose vermutlich heterogen. Deswegen bräuchte es dringend klinische Tests, welche es erlauben, gezielte Therapieansätze individuell zu bestimmen. Solche Tests sind bislang nicht verfügbar. Die Tatsache, dass der Heterogenität bislang nicht Rechnung getragen werden kann, erklärt auch, dass die bisherigen Studien zu Therapien für Fatigue, insbesondere für Medikamente, insgesamt eher ernüchternd ausfielen.
Die gegenwärtige Therapie der Fatigue bei MS beruht auf zwei Pfeilern. Nicht-medikamentöse Ansätze bilden den ersten Pfeiler und beinhalten z.B. Energiemanagement, körperliches Training, kognitive Verhaltenstherapie oder achtsamkeitsbasierende Verfahren. Die Medikamente, die den zweiten Pfeiler der Fatigue-Therapie begründen, sind allesamt off-label, d.h., sie sind für die Indikation der Fatigue nicht offiziell zugelassen. Zu diesen Medikamenten gehören z.B. Antidepressiva. Die Antidepressiva, die verordnet werden, sind meist Medikamente, welche die Verfügbarkeit monoaminerger Botenstoffe (Serotonin, Noradrenalin, Dopamin) im Gehirn erhöhen. Sie werden wegen ihres antriebssteigernden Effekts eingesetzt. Darüber hinaus kommen häufig Stimulanzien zu Einsatz (z.B. Modafinil). Schliesslich gibt es einzelne Studien, die einen positiven Effekt von Fampridin, Ginseng oder Aspirin gezeigt haben. Unter diesen Medikamenten wird nur Fampridin in der klinischen Praxis häufiger genutzt.
Angesichts des Mangels an gezielten klinischen Tests ist die Therapie der Fatigue bei MS momentan vom Prinzip Versuch-und-Irrtum geprägt. Für Menschen mit MS ist dies häufig ein mühsamer und unbefriedigender Weg, nicht zuletzt, weil die Fatigue häufig ungenügend behandelt bleibt und dadurch Lebensqualität und nicht selten auch Arbeitsfähigkeit beeinträchtigt sind.
Ausblick
Mithilfe einer von der Schweiz. MS-Gesellschaft geförderten Studie (FAMRI: Mechanismen von Fatigue bei Multipler Sklerose) versuchen wir im Rahmen einer Kooperation zwischen der Schulthess Klinik Zürich, der Universität Zürich und der ETH Zürich, diese unbefriedigende Situation zu verbessern. Das Ziel der FAMRI-Studie ist es, mithilfe moderner funktioneller MRI-Methoden die Relevanz der verschiedenen möglichen Ursachen von Fatigue zu charakterisieren, damit zukünftig MRI-Marker als diagnostische Tools genutzt werden können.
Für diese Studie suchen wir Menschen mit MS, unabhängig davon, ob diese an Fatigue leiden oder nicht. Nach einem ersten klinischen Untersuchungstermin findet ein zweiter Termin mit einer funktionellen MRI-Messung statt, welche dazu genutzt wird, funktionelle Netzwerke im Gehirn zu bestimmen. Zwischen den beiden Terminen werden die Teilnehmenden mit einem Actigraphen ausgestattet (das ist ein Bewegungsmelder am Handgelenk, optisch einer Armbanduhr ähnlich), um den Schlaf zu messen. Weitere Informationen finden sich auf der Studienwebsite.
Zusammenfassung
Fatigue ist ein sehr häufiges und schwerwiegendes Problem bei MS. Wahrscheinlich gibt es multiple Ursachen für das Entstehen einer Fatigue, die auch kombiniert auftreten können. Die Diagnosestellung beruht derzeit auf dem Ausschluss sekundärer Ursachen und der Auswertung von Fragebögen. Das Fehlen objektiver diagnostischer Tests birgt das Risiko einer Stigmatisierung und erschwert eine gezielte individuelle Therapie. Die Entwicklung solcher Tests ist eine Priorität für die aktuelle Fatigue-Forschung bei MS.
Die finanzielle Unterstützung erfolgversprechender Forschungsprojekte ist eine wichtige Aufgabe der Schweiz. MS-Gesellschaft. Hier finden Sie eine Übersicht der Projekte.