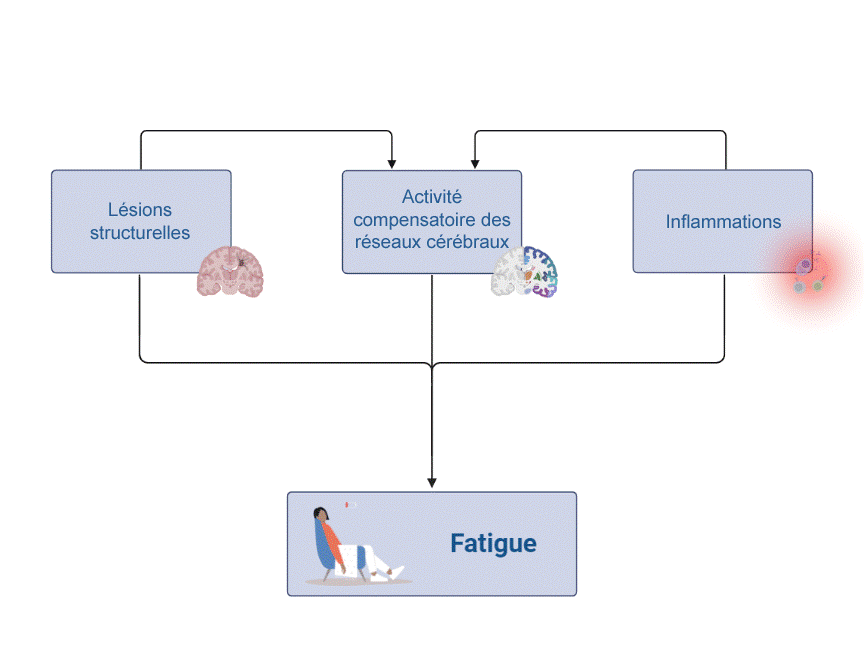
Le graphique illustre quelques-uns de ces mécanismes potentiels que nous allons aborder dans les paragraphes suivants. Il est probable que la fatigue soit due à une combinaison de plusieurs facteurs et que les divers mécanismes d’apparition revêtent plus ou moins d’importance selon les personnes.
1. Fatigue liée à des lésions structurelles dans le cerveau
Chez les personnes atteintes de SEP, des lésions (foyers inflammatoires) vont se former à divers endroits du système nerveux central (SNC). La fatigue pourrait être expliquée par le fait que ces lésions touchent des régions cérébrales jouant un rôle central dans l’attention. Parmi ces régions, figure par exemple l’hypothalamus, duquel partent des voies nerveuses essentielles à l’éveil et à la locomotion. Par ailleurs, on observe souvent chez les personnes atteintes de SEP des lésions dans le tronc cérébral. On y trouve des groupes de cellules nerveuses (noyaux) qui produisent des neurotransmetteurs monoaminergiques (ce sont des neurotransmetteurs contenant des monoamines comme de la dopamine, de la noradrénaline, de la sérotonine p. ex.) jouant un rôle crucial dans l’entrain, la motivation et l’humeur – des aspects de premier plan dans le ressenti de la fatigue. Les lésions de ces noyaux monoaminergiques ou des voies nerveuses en partance de ces noyaux sont associées à la fatigue. Pour finir, des lésions à d’autres endroits du système nerveux central peuvent réduire de manière générale l’efficacité de la communication entre les zones du cerveau. On suppose que les troubles et le ralentissement du traitement des informations dans le cortex cérébral qui en résultent contribuent au ressenti de la fatigue.
2. Fatigue liée aux inflammations
La SEP s’accompagne aussi d’autres processus inflammatoires en dehors du SNC. Ceux-ci peuvent indirectement influencer la fonction cérébrale: en cas d’inflammations, le corps produit des cytokines (médiateurs inflammatoires) qui perturbent à leur tour la synthèse des neurotransmetteurs monoaminergiques dans les noyaux du tronc cérébral. Le fait qu’il y ait moins de ces neurotransmetteurs (dopamine, noradrénaline ou sérotonine p. ex.) peut entraîner une baisse de la motivation, de l’entrain et de l’humeur. Ainsi, une perturbation fonctionnelle par les processus inflammatoires corporels peut renforcer la fatigue; celle-ci n’est donc pas nécessairement causée par les lésions d’origine inflammatoire survenant au niveau des noyaux du tronc cérébral évoquées dans le paragraphe précédent.
3. Fatigue comme conséquence de l’activation compensatoire des réseaux cérébraux
Le cerveau est organisé en réseaux fonctionnels. Lorsque le fonctionnement de ces réseaux est perturbé, comme c’est le cas avec les lésions causées par la SEP, le cerveau tente de compenser cela en remplaçant les réseaux existants ou en créant de nouveaux réseaux. Ces réseaux supplémentaires ne sont normalement pas nécessaires à l’exécution d’une tâche précise. Cette suractivation, qui est vraisemblablement un avantage adaptatif à court terme, peut être à l’origine d’épuisement sur le long terme. Même pour les opérations motrices simples, comme les mouvements de la main, il est possible d’observer ce phénomène à l’aide d’un procédé d’imagerie comme une IRM fonctionnelle (IRMf).
4. Fatigue comme conséquence d’un changement dans la perception du corps et de la métacognition
La perception altérée du corps est une autre cause potentielle de la fatigue. Cette hypothèse relativement récente suscite actuellement beaucoup d’intérêt. Nous allons vous la décrire à l’aide de quelques détails.
Afin de comprendre cette hypothèse, il est important de réaliser que notre cerveau et notre corps constituent un circuit fermé. Notre cerveau, notamment le cortex viscéro-sensitif (insula), enregistre et traite les signaux reçus par les récepteurs du corps qui traduisent toute une série d’états physiques. Parmi ceux-ci, on trouve par exemple les signaux entraînés par les battements du cœur, par la dilatation des organes internes (p. ex. estomac, intestin ou vessie) ou par les changements de la composition du sang (p. ex. saturation en oxygène, taux de glycémie, électrolytes, cytokines). La perception de son propre état physiologique est appelée intéroception. Les régions cérébrales chargées de l’intéroception comparent les signaux entrants avec une valeur définie. Cette comparaison permet de veiller au bon équilibre physiologique (homéostasie) afin que les fonctions vitales puissent être garanties. Dès lors que nous nous écartons de la valeur définie, un signal d’erreur apparaît dans l’insula. Ce signal est le point de départ d’une action régulatrice du cerveau en vue de rétablir l’équilibre. Cette régulation homéostatique peut se produire grâce à la libération d’hormones dans l’hypothalamus et l’hypophyse ou dans les voies cérébrales descendantes qui vont ainsi déclencher les actions motrices ou exercer une influence sur le système nerveux autonome. En passant par ces voies, le cerveau peut agir sur la fonction des organes internes qui disposent de certains mécanismes locaux à même de garantir l’homéostasie.
L’intéroception et la régulation homéostatique sont des processus ininterrompus qui sont primordiaux pour le bon fonctionnement et la survie de l’organisme. On suppose que le cerveau surveille en permanence l’état de l’équilibre homéostatique. Cette forme d’«introspection» est également appelée «métacognition». Le cerveau peut ainsi agir en fonction des signaux d’erreur de l’insula: dès lors que son action régulatrice est efficace, les signaux d’erreur disparaissent. Mais si ces signaux surviennent de manière persistante, cela veut dire que le cerveau n’est actuellement pas en mesure de rétablir l’homéostasie physiologique visée. Selon l’hypothèse métacognitive, la fatigue est un état émotionnel qui traduit cette «impuissance» ressentie et qui signale la nécessité de réduire l’activité. Ceci est pertinent puisque les processus de régulation inutiles sont ainsi interrompus pour économiser de l’énergie afin que le corps puisse se charger de la régulation homéostatique.
Nous connaissons tous ce type de fatigue interne lorsque nous luttons par exemple contre une infection comme la grippe. On suppose que, lorsqu’une personne est dans cet état, les signaux d’erreur envoyés en continu en raison de l’infection sont enregistrés dans l’insula. Jusqu’à ce que l’infection soit éliminée par le système immunitaire, ces signaux d’erreur persistent et nous ressentons une fatigue caractérisée par un besoin très marqué de calme et de retrait.
Dans le cas d’une grippe, les signaux d’erreur enregistrés par le cerveau disparaissent dès que l’infection a été surmontée. Mais avec la SEP, les raisons d’envoyer des messages d’erreur au cerveau sont nombreuses. Les processus inflammatoires propres à la maladie peuvent par exemple entraîner une augmentation durable des cytokines éloignant durablement les signaux physiologiques entrants de la valeur définie. Alternativement, des lésions inflammatoires pourraient toucher directement des régions cérébrales comme l’insula et ainsi perturber le traitement des signaux physiologiques entrants. Dans un tel cas, des états physiologiques normaux pourraient également entraîner des signaux d’erreur. L’insula est en effet l’une des régions cérébrales où l’on trouve le plus souvent des lésions inflammatoires en cas de SEP et c’est aussi là où celles-ci sont les plus prononcées. Autre alternative, les signaux d’erreur pourraient aussi être durablement accrus après l’apparition de lésions inflammatoires dans certaines régions du cerveau comme le cortex cingulaire antérieur (CCA), l’hypothalamus ou les noyaux du tronc cérébral, entraînant ainsi des processus de régulation. Ces régions sont elles aussi fréquemment le siège de lésions inflammatoires en cas de SEP. Dans ce cas, une perturbation de l’homéostasie pourrait être causée par le cerveau lui-même et déclencher ensuite des signaux d’erreur.
Diagnostic
Il est difficile de traiter la fatigue de manière ciblée. Cela est entre autres dû au fait que nous manquons de tests spécifiques – aucune analyse de laboratoire, aucun résultat d’IRM ou aucun marqueur ne peut indiquer si et dans quelle mesure une personne souffre de fatigue. C’est pourquoi, aujourd’hui, la première étape consiste à exclure les causes secondaires de la fatigue, par exemple l’anémie, l’hypothyroïdie ou les troubles du sommeil. Il est néanmoins plus difficile d’exclure la fatigue liée à la dépression: D’un côté, la fatigue constitue l’un des critères de diagnostic de la dépression; mais d’un autre, les personnes souffrant de fatigue primaire développent souvent une dépression par la suite. Parmi les potentiels indices cliniques, on retrouve entre autres le fait que les personnes dépressives ont souvent des symptômes plus marqués le matin et que ceux-ci s’atténuent au fil de la journée. En revanche, les personnes souffrant de fatigue indiquent que leurs performances sont meilleures le matin et qu’elles tendent à décroître au cours de la journée. Les pensées dévalorisantes et la culpabilité, fréquentes en cas de dépression, ne font pas partie de l’essence même de la fatigue. Après avoir exclu d’autres causes de la fatigue, on a généralement recours à des questionnaires spécifiques sur la fatigue à des fins de diagnostic. L’un des problèmes avec les questionnaires est qu’ils ne permettent aucune estimation objective de la fatigue et qu’ils peuvent être influencés par l’état actuel et le contexte. En outre, bon nombre des questionnaires utilisés ne font aucune différence claire entre les aspects physiques et cognitifs de la fatigue et ne font pas la distinction entre fatigue et fatigabilité. Le principal inconvénient des questionnaires reste qu’ils ne permettent pas de déduire la cause responsable de la fatigue.
Traitement
Compte tenu des possibilités limitées en matière de diagnostic, il n’est pas étonnant que les traitements de la fatigue se soient avérés peu satisfaisants jusqu’à présent. Comme indiqué ci-dessus, les mécanismes d’apparition de la fatigue liée à la sclérose en plaques sont vraisemblablement hétérogènes. C’est la raison pour laquelle nous avons urgemment besoin de tests cliniques qui nous permettent de définir des approches thérapeutiques ciblées et individuelles. De tels tests n’existent pas aujourd’hui. Le fait que l’hétérogénéité ne puisse toujours pas entrer en ligne de compte explique également que les précédentes études portant sur le traitement de la fatigue, notamment avec des médicaments, se soient révélées décevantes.
Les traitements actuels de la fatigue liée à la SEP reposent sur deux piliers. Les approches non médicamenteuses constituent le premier pilier. Elles comprennent p. ex. la gestion de l’énergie, l’entraînement physique, la thérapie cognitivo-comportementale ou les méthodes de pleine conscience. Quant au second pilier – les médicaments concernés ne sont pas soumis à ordonnance et ne sont donc pas officiellement indiqués pour le traitement de la fatigue. Parmi ces médicaments, on trouve p. ex. les antidépresseurs. Les antidépresseurs prescrits sont généralement des médicaments qui accroissent la disponibilité des neurotransmetteurs monoaminergiques (sérotonine, noradrénaline, dopamine) dans le cerveau. Ils sont utilisés en raison de leur effet stimulant. On a en outre souvent recours à des stimulants (p. ex. le modafinil). Pour finir, différentes études ont mis en évidence l’effet positif de la fampridine, du ginseng ou de l’aspirine. Parmi ces médicaments, seule la fampridine est davantage utilisée dans la pratique clinique.
Au vu du manque de tests cliniques ciblés, le traitement de la fatigue liée à la SEP se fait souvent par tâtonnement à l’heure actuelle, ce qui est généralement pénible et frustrant pour les personnes atteintes de SEP, notamment parce que ce symptôme reste souvent insuffisamment traité. La qualité de vie en pâtit et, bien souvent, la capacité de travail s’en trouve également réduite.
Perspectives
En collaboration avec la clinique Schulthess de Zurich, l’université de Zurich et l’EPF de Zurich, nous menons une étude FAMRI (mécanismes de la fatigue liée à la sclérose en plaques), soutenue par la Société suisse SEP. Nous cherchons ainsi à améliorer cette situation peu satisfaisante. L’objectif de l’étude FAMRI consiste à évaluer la pertinence des différentes causes possibles de la fatigue à l’aide de méthodes modernes exploitant l’IRM fonctionnelle afin de pouvoir utiliser à l’avenir des marqueurs IRM comme outils diagnostiques. Pour les besoins de cette étude, nous recherchons des personnes atteintes de SEP souffrant ou non de fatigue. Après un premier rendez-vous pour un examen clinique, une IRM fonctionnelle est réalisée dans le cadre d’un second rendez-vous afin de déterminer les réseaux fonctionnels du cerveau. Entre les deux rendez-vous, les participants sont équipés d’un actimètre (semblable à une montre-bracelet) afin d’évaluer le sommeil. De plus amples informations sont disponibles sur le site de l’étude (en allemand).
Résumé
La fatigue est un problème sérieux qui survient fréquemment en cas de SEP. Il semblerait que la fatigue soit due à une multitude de causes pouvant aussi survenir de manière combinée. Aujourd’hui, le diagnostic repose sur l’exclusion de causes secondaires et sur l’évaluation de questionnaires. Le manque de tests de diagnostic objectifs induit un risque de stigmatisation et rend difficile l’instauration de thérapies individuelles ciblées. Développer de tels tests est donc une priorité pour la recherche actuelle sur la fatigue liée à la SEP.
Soutenir financièrement des projets de recherche prometteurs est une mission importante de la Société suisse SEP. Vous trouverez ici un aperçu des projets.